Herausforderungen bei der Liquiditätsplanung in Krankenhäusern durch gesetzliche und regulatorische Hürden
Liquiditätsplanung in Krankenhäusern
Über die geplante Krankenhausreform haben wir bereits in den Newslettern Healthcare 1 bis 3/2023 aus verschiedenen Blickwinkeln berichtet. Nachdem sich der Großteil der Bundesländer und Fraktionen am 10. Juli 2023 auf gemeinsame Eckpunkte für jene Krankenhausreform einigen konnten, hat das Bundesministerium für Gesundheit (BMG) am 22. September 2023 einen ersten Arbeitsentwurf für das geplante Krankenhausversorgungsverbesserungsgesetz (KHVVG) veröffentlicht.
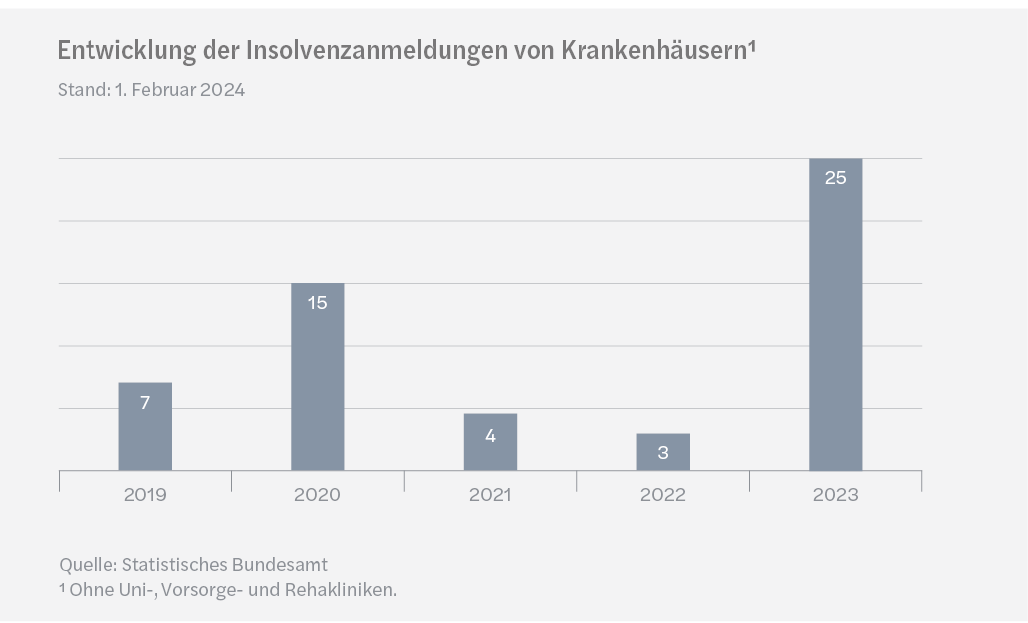
Die finanzielle Situation der Krankenhäuser in der Bundesrepublik spitzt sich seit Jahren zu, die Entwicklung der Insolvenzanmeldungen in diesem Bereich verdeutlicht dies. Im Jahr 2023 wurden 25 Anmeldungen vom Statistischen Bundesamt registriert, das ist mehr als in den letzten drei Jahren zusammen.
Die Krankenhausreform, aber auch weitere politische Entscheidungen stellen die kaufmännischen Verantwortlichen in Krankenhäusern und Kliniken zunehmend vor Herausforderungen in Bezug auf die Planungsprämissen der eigenen Liquiditätsplanung und das Liquiditätsmanagement.
Schere zwischen Erlösen auf Basis des Landesbasisfallwerts und den steigenden Aufwendungen
Der Landesbasisfallwert (LBFW), der jährlich zwischen den Landeskrankenhausgesellschaften und den Krankenkassen verhandelt wird, wird durch den Veränderungswert (VÄW) begrenzt. Dieser setzt sich aus dem Zusammenspiel von Orientierungswert (OW) und der durch das BMG bekannt gegebenen Veränderungsrate (VÄR) zusammen. Im September 2023 hat das BMG für das Jahr 2024 eine Veränderungsrate von 4,22 Prozent und das Statistische Bundesamt einen OW von 6,95 Prozent veröffentlicht.
Die Krankenhäuser gehen somit – nicht erst seit dem letzten Jahr – eine erhebliche Vorfinanzierung ein, da die eigenen Aufwendungen inflationsbedingt bereits seit dem Jahr 2022 erheblich angestiegen sind (Inflationsrate 2022: 6,9 Prozent; 2023: 6,0 Prozent; Quelle: Statistisches Bundesamt), während die Kompensation durch den LBFW mitunter zeitversetzt erfolgt. Welcher Veränderungswert sich für das kommende Jahr ergibt, steht erst zum Ende eines aktuellen Jahres fest, was die Planungsverantwortlichen in den Krankenhäusern vor die Herausforderung stellt, die Steigerungsraten des LBFW selbst abzuschätzen.
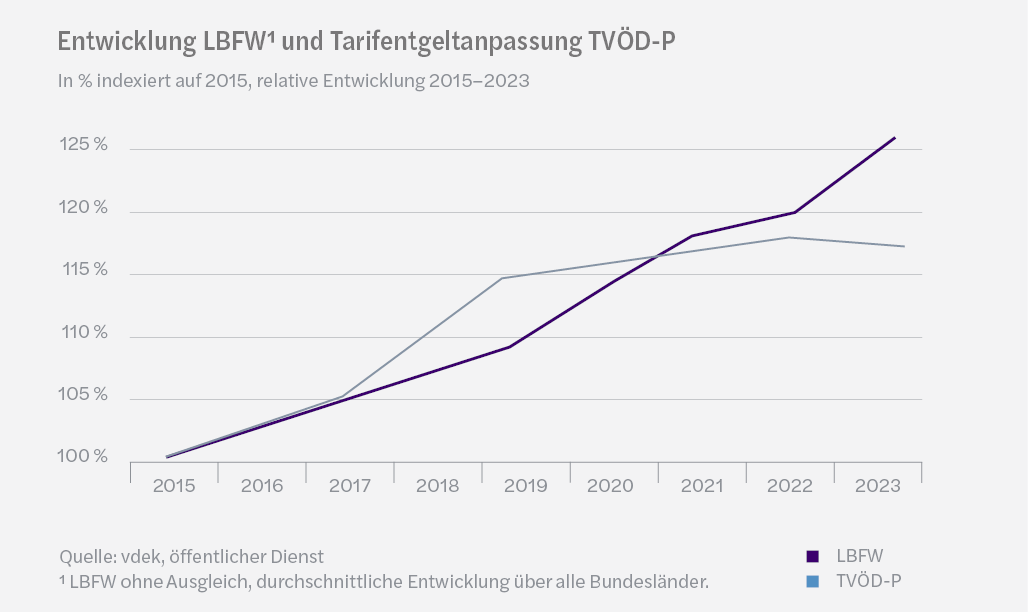
Gleiches gilt für die Personalkosten, wobei das im Pflegebereich beschäftigte Personal nach dem Tarifvertrag für Pflegefachkräfte (TVÖD-P) vergütet wird. Hierbei bestimmen jährliche Tarifverhandlungen die Höhe der Entgeltanpassungen für das nächste Jahr, beginnend ab dem 1. März. Die nachfolgende Grafik stellt die Entwicklung der Tarifanpassungen des TVÖD-P (Quelle: Link) und des LBFW dar (Quelle: Link).
Der Blick in die Vergangenheit macht deutlich, dass die Kompensation der Tarifsteigerung durch den LBFW nicht immer unmittelbar erfolgt, sondern dass oftmals ein zeitlicher Abstand besteht. Im Jahr 2020 wurden die Tarifsteigerungen des TVÖD-P erstmals durch die Steigerung des LBFW kompensiert.
Höhe und Zeitpunkt des ausgezahlten Energiekostenausgleichs für Krankenhäuser ungewiss
Als teilweisen Ausgleich für die bereits erwähnten immensen Kostensteigerungen, mit denen sich Krankenhäuser und Kliniken seit geraumer Zeit konfrontiert sehen, hat der Bund Mittel von bis zu 6 Mrd. € für den Zeitraum Oktober 2022 bis April 2024 als Energiekostenausgleich angekündigt. Im Rahmen des § 26f Krankenhausfinanzierungsgesetz (KHG) ist bereits im ersten Quartal 2023 ein pauschaler Betrag von 1,5 Mrd. € zum Ausgleich der mittelbar gestiegenen Kosten, abhängig von der Bettenanzahl, an die zugelassenen Krankenhäuser geflossen. Darüber hinaus soll eine weitere Pauschalzahlung von 2,5 Mrd. € in drei Teilbeträgen im September und November 2023 sowie Mai 2024 ausgezahlt werden. Die Auszahlungen erfolgen über das Bundesamt für Soziale Sicherung an die Sozialministerien der Bundesländer, welche die Mittel anschließend an die Krankenhäuser weiterleiten. Dabei hat sich die Auszahlung per September und November 2023 bereits verzögert. Weitere Erstattungen sollen zum Ausgleich der direkten Energiekostensteigerungen mittels Nachweisen durch die Krankenhäuser erfolgen. Allerdings sind die Krankenhäuser, die Zahlungen im Rahmen des § 26f KHG erhalten haben, verpflichtet, eine Energieberatung durch eine*n Gebäudeenergieberater*in durchführen zu lassen und der für die Krankenhausplanung zuständigen Landesbehörde bis zum Januar 2024 die erfolgte Beratung und die konkreten Maßnahmen zur Umsetzung der Empfehlungen der Energieberatung nachzuweisen (§ 26f Abs. 8 KHG). Dies stellt die Krankenhäuser vor weiteren Verwaltungsaufwand. Vor dem Hintergrund, dass es sich bei der Finanzierungshilfe um Zahlungen handelt, die lediglich auf einen bestimmten Zeitraum begrenzt sind und somit nicht nachhaltig Kostensteigerungen abfedern werden, schaffen diese nur temporär Abhilfe. Langfristig bleibt die Finanzierungsfrage offen. Weiterhin führt sowohl die Tatsache, dass es bereits zu verzögerten Auszahlungen gekommen ist, als auch die Unklarheit, wie viele Krankenhäuser sich für den Energieausgleich insgesamt melden, zu Planungsunsicherheiten im Rahmen der laufenden Liquiditätsplanung.
Verlängerung des verkürzten Zahlungsziels der Krankenkassen, jedoch keine erneute Verkürzung der Insolvenzantragspflicht
Der Zeitraum, innerhalb dessen die verkürzte Zahlungsfrist für Krankenkassen bei Krankenhausleistungen gilt, wurde bis zum 31. Dezember 2024 verlängert. Dies sieht ein Verordnungsentwurf des BMG vor (Quelle: Deutsches Ärzteblatt). Die Verkürzung des Zahlungsziels von 30 auf fünf Tage war im Jahr 2020 erstmals mit dem COVID-19-Krankenhausentlastungsgesetz eingeführt worden und ursprünglich bis zum 31. Dezember 2023 befristet gewesen. Eine Anpassung des Zahlungsziels auf den Status quo hätte erhebliche Auswirkungen auf die Zahlungsfähigkeit und das Liquiditätsmanagement der Krankenhäuser gehabt. Diese Entscheidung entspannt die Liquiditätslage der Krankenhäuser zumindest mittelfristig. Andererseits wurde der Prognosezeitraum für die Beurteilung der sog. insolvenzrechtlichen Fortbestehensprognose wieder von vier auf 12 Monate verlängert. Dieser wurde zuletzt im Rahmen des Sanierungs- und Insolvenzrechts als Teil des 3. Entlastungspaktes verkürzt, um die Insolvenzantragspflicht nach §15a InsO abzumildern. Sofern nicht eine erneute Verlängerung der verkürzten Zahlungsfrist erfolgt, stehen somit nach aktuellem Stand die Verantwortlichen für die Liquiditätsplanung der Krankenhäuser im Januar 2025 vor der großen Herausforderung, den Übergang von der verkürzten auf die reguläre Zahlungsfrist liquiditätsseitig abzubilden.
Zukünftige Vergütung der geplanten Versorgungslevels auch nach Veröffentlichung des Gesetzesentwurfs unklar
Die Krankenhausfinanzierungsreform sieht derzeit eine einheitliche Definition von Versorgungsstufen (Levels) von Krankenhäusern vor, die an Mindestvoraussetzungen im Hinblick auf Notfallversorgung, Intensivmedizin und ärztliches und pflegerisches Personal geknüpft sind. Insgesamt werden diese Versorgungslevels dann zusätzlich 128 Leistungsgruppen zugeordnet. Orientiert an Versorgungslevel und Leistungsgruppen erhalten Krankenhäuser gemäß dem veröffentlichten Gesetzesentwurf zukünftig eine Vorhaltevergütung. Dies soll zur Sicherung der flächendeckenden Versorgung bei gleichzeitig auskömmlicher Finanzierung dienen. Die zukünftigen Versorgungslevels stellen sich wie folgt dar:
- Level I – Grundversorgung; unterteilt in i (integrierte ambulant/stationäre Versorgung) und n (mit Notfallstufe I)
- Level II – Regel- und Schwerpunktversorgung
- Level III – Maximalversorgung (mit Level IIIU = Universitätsmedizin)
Aktuell sieht der Gesetzesentwurf vor, dass die bisherige Vergütung um sogenannte Vorhaltebudgets ergänzt wird. Krankenhäuser sollen somit in Zukunft unabhängig von der tatsächlichen Inanspruchnahme ihrer Leistungen eine feste Vorhaltevergütung erhalten. Das Vorhaltebudget je Land und Leistungsgruppe wird auf Grundlage der Einstufung der Krankenhäuser des Landes rechnerisch aufgeteilt. In diesem Zusammenhang liegen allerdings zum aktuellen Zeitpunkt noch keine belastbaren Informationen hinsichtlich der Vergütungshöhe für die zuvor beschriebenen Versorgungslevels vor. Aktuell bedeutet dies für die Planungsverantwortlichen in Krankenhäusern, die voraussichtlich künftig als Level-I- oder Level-II-Krankenhaus eingestuft werden, eine hohe Planungsunsicherheit, da hier derzeit im Rahmen der Liquiditätsplanung für die kommenden Jahre lediglich unsichere Annahmen getroffen werden können.
Jahrelanger Verzug bei Budgetverhandlungen führt zu erheblichen Unsicherheiten bei Krankenhäusern
Seit 2020 sind die Pflegepersonalkosten der Krankenhäuser aus dem Vergütungssystem über DRG-Fallpauschalen ausgegliedert und werden über ein krankenhausindividuelles Pflegebudget auf Basis einer Selbstkostendeckung finanziert. Die Budgetverhandlungen zwischen Krankenhäusern und Krankenkassen gehen jedoch nur schleppend voran. Viele Krankenhäuser haben mit den Krankenkassen noch keine Einigung für das Budget 2020 erzielt. Zudem hat der Gesetzgeber mit § 11 Abs. 4–6 KHEntgG die Fristen für die Einreichung der Forderungsunterlagen im Zusammenhang mit dem Pflegebudget für die Krankenhäuser deutlich strikter definiert. Werden die in dieser Regelung definierten Fristen nicht eingehalten, drohen im schlimmsten Fall sogar Abschläge. Insbesondere in Zeiten, in denen die Liquiditätssituation der Kliniken bereits sehr angespannt ist, sorgen der erhebliche Verhandlungsstau sowie die Ungewissheit über mögliche Abschläge zusätzlich für große Unsicherheit.
Die aufgeführten Beobachtungen aus der betriebswirtschaftlichen Praxis zeigen, vor welchen Herausforderungen Planungsverantwortliche und betriebswirtschaftliche Berater von Krankenhäusern und Kliniken im Hinblick auf die monatliche Planung und Einschätzung der Liquiditätsbedarfe stehen. Im Hinblick auf die steigenden Insolvenzzahlen stellt sich ebenfalls die Frage, wie eine solide Beurteilung einer insolvenzrechtlichen Fortbestehensprognose angesichts dieser massiven planerischen Unsicherheiten erfolgen soll.
Anna Lena Flohr
Tel: +49 30 208 88 1078
Dana Keller
Tel: +49 30 208 88 1984
Dies ist ein Beitrag aus unserem Healthcare-Newsletter 1-2024. Die gesamte Ausgabe finden Sie hier. Sie können diesen Newsletter auch abonnieren und erhalten die aktuelle Ausgabe direkt zum Erscheinungstermin.
Kontakt